Anti-Thrombosis Agents (抗血栓症薬)は、病的な内皮の損傷(動脈硬化など)やその他の 原因による血栓形成促進状況(心房細動、人工弁)における血栓症、血栓栓塞症の治療や予防の ために使用される。血栓栓塞症(脳、心など)の急性期には、まず、線溶系の活性化薬 (Thrombolytics)、ついで速効性のHeparin、維持と予防に経口可能なWarfarinなどの Anticoagulantsが用いられる。また、動脈系の血栓形成自体には血小板凝集阻害薬 (Anti-Platelets)が用いられる。逆に、組織障害などによる出血とは血管外への血球成分の漏出と定義され、その程度にもよるが、自然に止血する。これを補助・促進するために止血薬(Hemostatics)がある。
...
日本での抗血小板薬の処方頻度を調べたところ、1位アスピリン(72.5%)、2位クロピドグレル(12.6%)、3位シロスタゾール(4.2%)であった(日経メディカルonlineによる、2019/3/30)。
分類 | 薬物 | 作用機序など |
|---|---|---|
シクロオキシゲナーゼ阻害 | アスピリン(aspirin) | トロンボキサンA2(TXA2)は、アラキドン酸代謝産物の1つで、活性化された血小板内でシクロオキシゲナーゼ(COX)により産生され、放出されたTXA2は血小板表面の受容体に結合し、Gタンパク質を介したシグナルにより血小板凝集を誘導する。アスピリンは、COX分子内のセリン残基のヒドロキシル基をアセチル化して不可逆的に阻害し、TXA2産生を抑制し、血小板凝集を阻害する。 核のない血小板ではCOXは再合成されないので、アスピリンの半減期は0.44時間と短いが、抗血小板作用は不可逆的で、血小板の寿命(7~10日)の間、凝集抑制効果が持続する。 一方、血管内内皮細胞内では、COXはアラキドン酸からプロスタサイクリン(PGI2)を合成する。PGI2はTXA2とは逆に血小板凝集を阻害する。アスピリンは、COXを抑制してPGI2産生も低下させるが、内皮細胞は核を持つのでCOXが再合成される。そのため、低用量のアスピリンは、血小板のTXA2は著明に低下させるが、PGI2はほとんど低下させない。しかし、高用量のアスピリンは、プロスタサイクリン産生も減して相反する効果が出現する。このことを「アスピリンジレンマ」という。 消化管出血のリスクが増加。長期の服用は大腸がんリスクを低下させる。 |
トロンボキサンA2合成 阻害 | オザグレル(ozagrel) | クモ膜下出血後などの脳循環障害に用いられる。 |
ADP受容体(P2Y12受容体)阻害薬 | チクロピジン(ticlopidine) | 活性化された血小板から放出されたアデノシン二リン酸(ADP)が、ADP受容体 (P2Y12受容体)に 結合すると, Gタンパク質を介してアデニル酸シクラーゼが抑制され,血小板内 cAMP レベルを低下し,細胞内カルシウム濃度を上昇することで血小板凝集が促進される。 これらの薬物は、P2Y12受容体に対して選択的、直接的な阻害作用を有し、ADPによるずり応力惹起血小板凝集(shear-induced Platelet aggregation、SIPA)を抑制する(アスピリンは抑制しない)。チクロピジンはプロドラッグ(prodrug)であり肝で代謝され活性化される。チクロピジンよりもクロピドグレルの方が副作用が少ない。プラスグレルは、クロピドグレルに比べより強力で効果発現が早いとされている。チクロピジン、クロピドグレル、プラスグレルは受容体に不可逆的に結合するが、チカグレロルは可逆的に結合するため、投与終了後には速やかに作用が消失する特徴がある。 消化性潰瘍のリスクはアスピリンよりも低い。 |
ホスホジエステラーゼ阻害 | ジピリダモール(dipyridamole) | 血小板内で大部分のcAMPの分解を司っているホスホジエステラーゼ3(PDE3)を特異的に阻害することにより、血小板内cAMPレベルを上昇させることで血小板の凝集を阻害する。 侵襲的処置が必要となった場合の休薬期間が短い。脳血管の拡張により頭痛がおこることがある。 |
5HT2受容体遮断 | サルポグレラート(sarpogrelate) | 慢性動脈閉塞症に(末梢循環改善)用いられる。 |
...
分類 | 薬物 | 作用機序など |
|---|---|---|
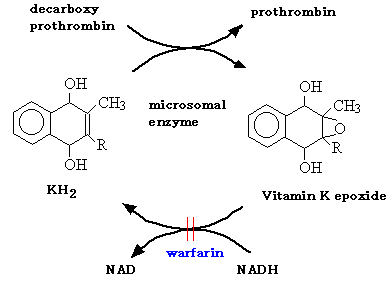
ビタミンK代謝拮抗 | ワルファリン(warfarin) | ビタミンK依存性凝固因子(プロトロンビン、VII、IX、X)の合成抑制。作用発現まで1-2日。経口可、血清アルブミン結合、代謝酵素誘導→薬物相互作用。過剰投与で出血傾向がでる。 |
| ヘパリン(heparin)
| ヘパリンは30-35Kで、アンチトロンビン(AT)IIIの作用増強(依存性)→セリン・プロテアーゼ不活性化。DIC、静脈血栓症、体外循環時に静注で投与する。過剰投与では、プロタミン(protamine)を投与する。 |
| 低分子ヘパリン | ダルテパリン(dalteparin) エノキサパリン(enoxaparin) フォンダパリヌクス(fondaparinux) | アンチトロンビンと結合するが、ヘパリンと異なりトロンビンとは結合できないことから、Xa因子への特異性が高く、出血傾向が少ない。従来から使用されてきたdalteparinやトロンビンに対しXa因子に4倍の特異性があるenoxaparin、ペンタサッカロイドのfondaparinux(Xa因子にほぼ特異的)が注射薬として静脈血栓塞栓症の予防薬に用いられる。 体外循環ができ、出血の副作用少なく、作用時間が2倍。 |
| 直接トロンビン阻害薬 | アルガトロバン(argatroban)(合成Arg誘導体) ダビガトラン(dabigatran) | アンチトロンビン非依存性に、 遊離のトロンビンだけでなく、フィブリン結合トロンビンを阻害。現在、argatroban(注射剤)の他、唯一の経口直接トロンビン阻害剤dabigatranが使用されている。dabigatranは食事や他の薬物の影響が少なく、INRの検査も必要がない点は、warfarinよりも優れている。心房細動患者の脳卒中発症予防の第一選択薬となっている。dabigatranのプロドラッグ体の吸収はP-糖蛋白質によって阻害されている。イトラコナゾール(itraconazole)などのアゾール系抗真菌薬やベラパミル(verapamil)などのP-糖蛋白質を強く阻害する医薬品を併用した場合、プロドラッグ体の吸収が亢進し、dabigatranの血中濃度が上昇することが報告されており,抗凝固作用が増強され、大出血を起こす可能性がある。イトラコナゾールの経口製剤は,特に強い阻害作用を示すため,dabigatranと併用禁忌となっている。 |
| 直接Xa因子阻害薬 | リバーロキサバン(rivaroxaban) アピキサバン(apixaban) エドキサバン(edoxaban) | アンチロンビン非依存性にプロトロンビナーゼ複合体内のXa因子を阻害。心房細動における虚血性脳卒中や全身性塞栓症の予防に用いられる。アンチトロンビンIIIの作用増強作用はほとんどな い。当初,新規経口抗凝固薬(novel oral anticoagulants:NOAC)と呼ばれたが,現在では直接経口抗凝固薬(direct oral anticoagulants:DOAC)と呼ばれることが多い。日本循環器学会の心房細動薬物治療のガイドラインが2013年に改訂され、これらのDOACが非弁膜性心房細動の第一選択薬となった。rivaroxabanの副作用として間質性肺炎に注意。 |
ビタミン Kとワルファリンの作用点 |
...