鎮静薬・抗不安薬・睡眠薬(Sedatives, Anxiolytics and Hypnotics)
不安障害(全般性不安障害、パニック障害、恐怖症、強迫性障害、心的外傷後ストレス障害など)に見られる不安症状や不眠に対して、抗不安薬や鎮静・催眠薬が用いられる。これらの薬物は、用量を増やしていくと、全身麻酔状態や延髄麻痺を引き起こす。また、連用により依存を引き起こす。現在用いられている抗不安薬と睡眠薬の大半は、GABAÅ受容体の一部であるベンゾジアゼピン(BZD)結合部位(受容体)に結合して、GABAÅ受容体を活性化することで神経活動を抑制し、鎮静や睡眠がもたらすとされている。
1、薬物の種類
1)ベンゾジアゼピン系薬物(benzodiazepines、BZD)
a)催眠薬
不眠症の治療に用いられる。ゾルピデムとゾピクロンはBZD系薬物と化学構造が異なるために「非BZD系」とされるが、BZD系と同様にBZD受容体に作用するので、同じ表に記載する。
分類 | 薬物 | 半減期 |
|---|---|---|
超短期作用型 | トリアゾラム(triazolam)、ゾルピデム(zolpidem)、ゾピクロン(zopiclone) | 2-4 hr |
短期作用型 | ミダゾラム(midazolam)、ブロチゾラム(brotizolam) | 2-7 hr |
中期作用型 | ニトラゼパム(nitrazepam)、エスタゾラム(estazolam) | 18-40 hr |
長期作用型 | フルラゼパム(flurazepam)、ハロキサゾラム(haloxazolam) | 未変化体: 6 hr、活性代謝物: 24 hr |
b)抗不安薬
不安・緊張・焦燥を比較的選択的に緩和する。
分類 | 薬物 | 作用時間 |
|---|---|---|
短期作用型 | エチゾラム(etizolam)、クロチアゼパム(clotiazepam) | 6 hr以内 |
中期作用型 | ロラゼパム(lorazepam)、ブロマゼパム(bromazepam) | 12-24 hr |
長期作用型 | フルジアゼパム(fludiazepam)、ジアゼパム(diazepam)、クロルジアゼポキシド(chlordiazepoxide) | 24 hr以上 |
超長期作用型 | フルニトラゼパム(flutoprazepam)、プラゼパム(prazepam) | 90 hr以上 |
ニトラゼパム(nitrazepam)
薬理作用 | 解説 |
|---|---|
鎮静・催眠作用 | 用量の増加により鎮静から催眠作用がでる。刺激により覚醒し、麻酔状態にはならない。REM睡眠の抑制が少なく、NREM睡眠時間の延長。 |
抗不安作用 | 大脳辺縁系に作用し、抗不安作用を示す。 |
抗痙攣作用 | ペンチレンテトラゾール(pentilenterazol)誘発痙攣を抑制するが、電撃痙攣の抑制は弱い。 |
骨格筋弛緩作用 | 脊髄においてシナプス前抑制の増加による。 |
副作用 | 解説 |
|---|---|
精神神経症状 | めまい、ふらつき、運動失調、焦燥感、言語失調、前向性健忘症などがでる。長期作用型では、翌日以降に作用が持続する(hangover)ので、注意が必要。高齢者、特に高齢の女性では骨折や長期臥床の原因になる。ニトラゼパム(nitrazepam)を大発作てんかんに用いると悪化させることがある。 |
依存性 | 長期投与により、耐性と身体依存が生じる。 |
c)ベンゾジアゼピン受容体拮抗薬
フルマゼニル(flumazenil)
benzodiazepine受容体の競合性拮抗薬であり、benzodiazepineの過剰投与や手術時に投与された患者で、覚醒遅延や呼吸抑制がある時に使用する。靜注での半減期は0.7-1.3時間である。上部消化管内視鏡検査で用いられるミダゾラムの鎮静作用を、検査終了後に拮抗させる目的で多く用いられている。
2) ω1 (BZD1) receptor agonists
薬物 | 作用および副作用 |
|---|---|
ゾルピデム(zolpidem)、ゾピクロン(zopiclone) | GABA-A受容体複合体のBDZ結合部位(ω1受容体はα1とγ2サブユニットのインターフェイスに存在)に働き、GABAの作用を増強する。ただし、α2、α3、α5サブユニットをもつGABA-A受容体に対する親和性は低い。催眠鎮静作用に比べて、抗不安作用、抗痙攣作用や、筋弛緩作用が弱いのが特徴である。半減期は2時間で、超短時間型睡眠薬である。依存形成や中止による離脱症状が生じることがある。現在、最も多く用いられている睡眠導入剤である。 |
3) セロトニン1A受容体作動薬(serotonin 1A receptor agonists、非ベンゾジアゼピン系抗不安薬)
薬物 | 作用および副作用 |
|---|---|
タンドスピロン(tandospirone) | 脳内セロトニン受容体(5-HT1A)に働き、抗不安・抗うつ作用を引き起こす。ベンソジアゼピン系抗不安薬がもつ筋弛緩作用や運動抑制作用、麻酔増強作用はほとんどない。乱用・依存もほとんどない。高齢者に使いやすいが、効果の発現に2週間近くかかり、効果も弱い。 |
4) バルビツール酸類(barbiturates)
分類 | 薬物 | その他 |
|---|---|---|
超短時間作用型 | サイアミラール(thiamylal), チオペンタール(thiopental) | 静脈麻酔薬として使用。作用時間が短いのは、薬物が脳以外の組織へ再分布することによる。 |
短時間作用型 | ペントバルビタール(pentobarbital) | 3時間以内 |
中時間作用型 | アモバルビタール(amobarbital) | 3~6時間 |
長時間作用型 | フェノバルビタール(phenobarbital) | 6時間以上 |
薬理作用 | 解説 |
|---|---|
中枢作用 | 脳幹の網様体上行性賦活系を抑制する。鎮静、催眠、増量で昏睡。REM睡眠は減少する。このため覚醒後に宿酔感が残る。 |
抗痙攣作用 | てんかんの痙攣を抑制する。 |
末梢作用 | 末梢シナプスの興奮伝達抑制 |
依存・耐性 | P450の誘導により耐性が生じる。また身体依存を生じる。 |
禁忌:acute intermittent porphyria(肝臓でのporphyrinsの産生を増加させる)。
フェノバルビタール(phenobarbital)
5) メラトニン受容体作動薬(melatonin receptor agonists)
| 薬物 | 作用および副作用 |
|---|---|
| ラメルテオン(ramelteon) | メラトニン受容体は、視交叉上核で睡眠覚醒のサイクルに重要な役割をしている。ramelteonはMT1とMT2メラトニン受容体にアゴニストとして働き、睡眠覚醒サイクルを正常に調節する働きがある。記憶障害や運動障害、依存性、反跳性不眠などは起こりにくい。CYP1A2で代謝されるため、CYP1A2を阻害するfluvoxamineやキノロン系抗菌薬との併用に注意。 |
6)オレキシン(orexin)受容体拮抗薬
| 薬物 | 作用および副作用 |
|---|---|
| スボレキサント(suvorexant) | orexin受容体1・2(OX1R、OX2R)を同時に阻害することにより催眠を引き起こす。依存性や反跳性不眠を生じることがないとされている。半減期は12hr。薬物相互作用としてCYP3A4を強く阻害する薬剤との併用に注意。orexinは、視床下部の神経細胞で産生されるペプチドで、最初は摂食や飲水行動への関与が・示唆された。後にorexinの作用をブロックすると、ナルコレプシー様症状が引き起こされることが分かり、orexinが睡眠・覚醒の制御に関係していることが明らかとなった。 |
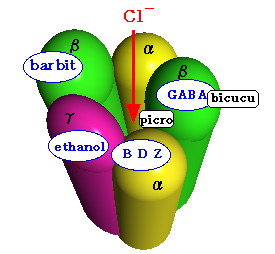
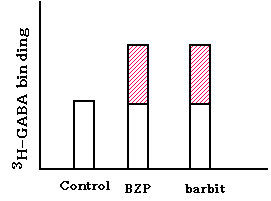
2、GABA-A受容体の構成
左or上図:GABA-A受容体は、5量体からなり、α、β、γサブユニットからなるClイオンチャネルである。遺伝子レベルでは、17種類のサブユニット(α1-6,β1-4,γ1-3,δ,ε,π,θ)がある。GABA-A受容体は、少なくとも各1個のα、βおよぴγサブユニットをもっている。5個のサブユニットの組み合わせが多様な受容体をつくると考えられている。 |
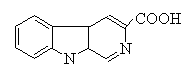
3、参考:脳内不安物質
β-carboline-3-carboxylic acid は、不安や痙攣作用を持つ。BZP受容体に作用する。
話題
ベンゾジアゼピン系薬物(BZD)は1カ月以上の使用で半数が依存性になる。半減期が短いほど依存性は高い。重症筋無力症、小脳・脊髄失調、睡眠時無呼吸、慢性肺疾患、狭隅角緑内障などの患者には使うべきではない。依存が形成された後の離脱症状は、痙攣が一般的で、短時間作用性BZDが2~3日、長時間作用性が5~10日で発現する。依存から抜け出るためのBZD減量は、4~8週かけて毎週5割or 2週ごと10~25%ずつ減らる。数種類のBZDを服用している場合はジアゼパム1つにまとめてから減量する。不眠に対しては、昼寝などの睡眠制限、多食を避け、寝室を暗く静かになどのアドバイスが書かれたBZD依存についての総説がNEJMに発表された(Michael Soyka, N Engl J Med, 376, 1147, 2017、総説をみる)。
関連サイトの紹介
1、脳科学辞典 抗不安薬
2、東京女子医科大学病院 「睡眠薬や抗不安薬を飲んでいる方にご注意いただきたいこと」
(三木、久野)