麻薬性鎮痛薬(Narcotic Analgesics)
麻薬性鎮痛薬は、アヘンに含まれるモルヒネやコデインに加えて、これらの構造類似薬も含まれる。麻薬性鎮痛薬は、睡眠や意識消失なしに、最強の鎮痛作用を示すが、多幸感などを生じ耐性や依存性が引き起こされる。最近では、末期癌患者の鎮痛のために積極的に用いられている。
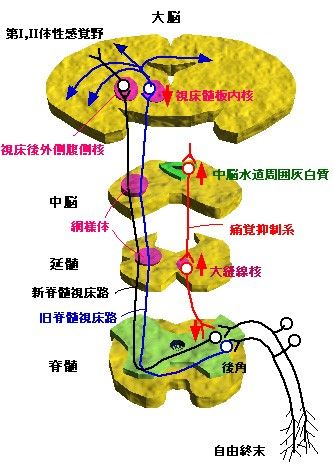
1、痛覚伝導路
痛覚は、知覚神経節ニューロン(一次ニューロン)の自由終末の侵害刺激受容体で刺激を受け、AδやC線維を通り、脊髄後角で、ニューロを換え、新および旧脊髄視床路(2次ニューロン)を経て、視床に入り、さらにニューロンを換え、大脳皮質の知覚野に入り、痛覚として知覚される。別に、痛覚の抑制系も存在し、下行性痛覚抑制系と呼ばれ、中脳水道周囲灰白質を出て、大縫線核で中継され、脊髄後角で2次ニューロンを抑制する。
↑はモルヒネによる促進効果を、↓は抑制効果を示す。
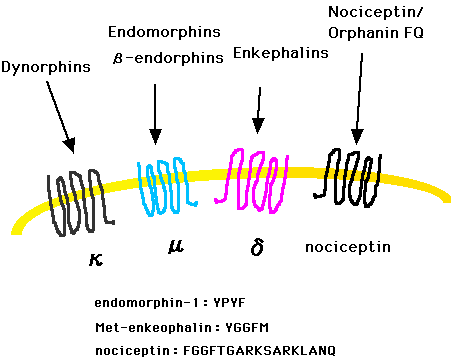
2、オピオイド受容体
オピオイド受容体には、μ、κ、δの古典的な3種類のサブタイプが知られている。鎮痛に関与するのは主にμ、次いでκ受容体である。さらに、δ受容体のクローニングの過程で、これらのオピオイド受容体とよく似た構造を持つ第4のオピオイド受容体であるノシセプチン受容体もクローニングされ、内因性アゴニストであるノシセプチンも発見された。しかし、その生理的役割や臨床的意義は未だ不明である。
受容体 | 局在 | 内因性ペプチド | 生理機能 |
|---|---|---|---|
μ | 中脳水道周囲灰白質、内側視床 | エンドモルフィン(endomorphin), β-エンドルフィン(β-endorphin) | 鎮痛、縮瞳、腸管運動減少、多幸感、依存、呼吸抑制 |
δ | 脊髄、辺縁系 | エンケファリン(enkephalin) | 鎮痛、血圧低下 |
κ | 脊髄 | ダイノルフィン(dynorphin) | 不快感、精神異常作用、μ-受容体の鎮痛作用に拮抗(脳幹) |
nociceptin (N) | 脊髄、辺縁系、視床 | ノシセプチン/オルファニンFQ(nociceptin/orphanin FQ) | 抗不安作用、痛覚過敏 |
3、麻薬性鎮痛薬の分類
分類 | 薬物 |
|---|---|
麻薬性鎮痛薬 | モルヒネ(morphine), ペチジン(pethidine、別名:メペリジン (meperidine)), フェンタニル(fentanyl), コデイン(codeine), オキシコドン(oxycodone)、タペンタドール(tapentadol) |
麻薬拮抗性鎮痛薬(非麻薬性鎮痛薬) | ペンタゾシン(pentazocine), ブプレノルフィン(buprenorphine), トラマドール(tramadol), ブトルファノール(butorphanol), エプタゾシン(eptazocine) |
麻薬拮抗薬 | ナロキソン(naloxone), レバロルファン(levallorphan) |
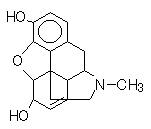
1)モルヒネ(morphine)
薬理作用 | 解説 |
|---|---|
鎮痛作用 | 他の感覚は影響されず、すべての疼痛に有効。 |
縮瞳作用 | 動眼神経(副交感神経)の刺激による。ほとんど耐性はできない。 |
鎮咳作用 | 延髄の咳嗽中枢を抑制する。 |
鎮静作用 | 眠気、思考力低下や記名力低下をおこす。 |
多幸感 | 大脳辺縁系に働き、陶酔感がでる。不安やストレスを忘れる。 |
呼吸抑制作用 | 延髄の呼吸中枢の抑制。CO2に対する呼吸中枢の感受性を低下させる。急性モルヒネ中毒の死因 |
躯幹筋剛直 | 脊髄レベルでの作用で、躯幹筋の緊張増加。 |
悪心・嘔吐 | 延髄のchemoreceptor trigger zone (CTZ)の刺激作用による。 |
循環系への作用 | ほとんど影響を及ぼさない。 |
胃腸管への作用 | 胃腸管平滑筋の緊張を高め、腸管運動を抑制し、便秘をきたす。Oddi筋を収縮させる。便秘はほとんど耐性ができない。 |
膀胱への作用 | 緊張を増加させ、排尿困難をきたす。 |
内分泌への作用 | 副腎および交感神経からepiの遊離による高血糖 |
臨床応用:激しい持続痛や末期癌患者の疼痛、また左室不全を伴う急性肺水腫(呼吸困難感和らげる)に用いる。剤形が豊富であり、経口(速放性製剤、徐放性製剤)、静注、皮下注、経直腸など様々な投与経路の変更に対応可能である。モルヒネから開始するときは、徐放性製剤から使用する。
禁忌:肺機能障害、頭蓋内圧の持続的亢進(CO2上昇が脳血管を拡張させるので悪化)。腎障害がある場合には、活性代謝産物であるmorphine-6-glucuronide (M6G)が蓄積して、傾眠や呼吸抑制等が生じやすい。
2)ペンタゾシン(pentazocine)
麻薬拮抗性鎮痛薬で、κ受容体刺激作用と弱いμ受容体拮抗作用を持つ。依存性が弱いので麻薬に指定されていない(非麻薬性鎮痛薬ともよばれる)。
3)フェンタニル(fentanyl)
meperidineと構造が類似している。鎮痛作用はmorphineの80倍である。全静脈麻酔(total intravenous anesthesia)として用いられている。便秘、眠気などの副作用の頻度が少ない。経皮吸収型製剤も用いられる。
4)トラマドール(tramadol)
トラマドールは、WHO方式がん疼痛治療法の第二段階薬群に分類されている(下表参照)。トラマドールはコデイン類似の合成化合物であり、その鎮痛効果は、μオピオイド受容体に対する弱い親和性とセロトニン・ノルアドレナリン再取り込み阻害作用をあわせもつことで発揮されると考えられている。トラマドールの代謝物であるモノ-O-脱メチル体は、μオピオイド受容体に対して未変化体よりも高い親和性を有するため、数倍の鎮痛効果を発揮する。便秘、嘔気・嘔吐の発生頻度は低い。けいれん発作を引き起こすことがある。セロトニンの再取り込みを阻害するため、セロトニン症候群を起こす可能性があるため、モノアミン酸化酵素阻害薬との併用は禁忌であり、セロトニン再取り込み阻害作用を持つ抗うつ薬などとの併用にも注意を要する。アセトアミノフェンとの配合剤が、非オピオイド鎮痛剤で治療困難な非がん性慢性疼痛、抜歯後の疼痛の治療に用いられる。
5)ナロキソン(naloxone)
オピオイド受容体に対する特異的な拮抗薬であるが、μ受容体により選択性がある。急性のopioid中毒(呼吸抑制、血圧降下や意識消失など)に用いる。naloxoneは、単独では臨床作用はない。levallorphanも麻薬中毒治療薬として用いられる。
4、緩和ケアにおける医療用麻薬の使用
WHO(世界保健機関)による緩和ケアの定義(2002年) |
|---|
| 緩和ケアとは、生命を脅かす疾患による問題に直面している患者とその家族に対して、痛みやその他の身体的問題、心理社会的問題、スピリチュアルな問題を早期に発見し、的確なアセスメントと対処(治療・処置)を行うことによって、苦しみを予防し、和らげることで、クオリティー・オブ・ライフ(QOL:生活の質)を改善するアプローチである。 |
緩和ケアでは、痛みを取り除くことを第一に考える。WHOは、「痛みに対応しない医師は倫理的に許されない」と宣言している。痛みは、取り除くことができる症状であり、痛みのコントロールでは、麻薬性鎮痛薬(「医療用麻薬」とよばれる)が重要である。医療用麻薬は、がんの痛みに極めて有効で、痛みにあわせて薬を増やすことで痛みを取り除くことができる。医療用麻薬は、痛みがある状態で使用すると中毒にはならないとされている。副作用に対しても、さまざまな薬や対処法が開発されているので、使用をためらう必要はない。
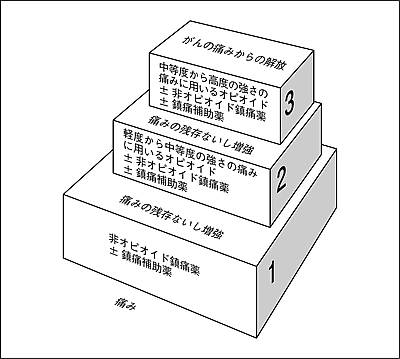
痛みの治療は薬物療法と非薬物療法の組み合わせが必要となるが、鎮痛薬(下表)の使用が主役となる。痛みの強さによる鎮痛薬の選択ならびに鎮痛薬の段階的な使用法は、治療にあたって守るべき「鎮痛薬使用の5原則」(● 経口的に(by mouth)● 時刻を決めて規則正しく(by the clock)● 除痛ラダーにそって効力の順に(by the ladder)● 患者ごとの個別的な量で(for the individual)● その上で細かい配慮を(with attention to detail))とWHO方式三段階鎮痛法「三段階除痛ラダー」(下図)に従う。
具体的には、第一段階:軽度の痛みに対し非オピオイド鎮痛薬(NSAIDsやアセトアミノフェン)を開始する。第二段階:軽度から中等度の痛みに対し、弱オピオイド(コデインやトラマドール)を追加する。第三段階:中等度から高度の痛みに対し、弱オピオイドから強オピオイド(モルヒネ・フェンタニル・オキシコドン・タペンタドール)に切り替える。この4種類のオピオイドで管理が困難な症例にメサドンを考慮する(日本ペインクリニック学会のサイトより転載)。
WHO方式がん疼痛治療法の鎮痛薬リスト(日本緩和医療学会サイトから転載して改変)
| 薬剤群 | 代表薬 | 代替薬 |
|---|---|---|
| 非オピオイド鎮痛薬 | アスピリン | ナプロキセン ジクロフェナク |
| 弱オピオイド (軽度から中等度の強さの痛みに用いる) | コデイン | ジヒドロコデイン アヘン末 トラマドール |
| 強オピオイド (中等度から高度の強さの痛みに用いる) | モルヒネ | オキシコドン |
三段階除痛ラダー(日本緩和医療学会サイトから転載)
関連サイトの紹介
1、日本緩和医療学会 がん疼痛の薬物療法に関するガイドライン(2020年度版) 薬理学的知識 など他にも重要な記載が多い。
2、国立がん研究センター がん情報サービス 緩和ケア
(三木、久野、向井)